Jornal de Saúde Ocular Comunitária 2009;1(1): 8-10.
DOENÇA OCULAR ALÉRGICA
Ceratoconjuntivite primaveril
Porque a doença ocular alérgica é um problema para os profissionais de saúde ocular?
Porque a doença alérgica ocular e em particular a ceratoconjuntivite primaveril (CCP) são um problema para os profissionais de saúde ocular e para os pacientes que vivem em clima quente?

Figura. 1: Adulto com Ceratoconjuntivite primaveril (CCP) grave de
longa data.
Foto: Anthony
Hall
Baixar esta imagem de Flickr
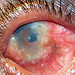
Figura. 2: O olho direito do
paciente da figura 1. Notar os vasos conjuntivais
engurgitados e dilatados.
Nódulos de Trantas e cicatriz
corneana com vascularização.
O tecido branco na porção
nasal da pupila é uma
opacificação da cápsula
posterior, seguindo-se após
cirurgia de catarata..
Foto: Anthony
Hall
Baixar esta imagem de Flickr
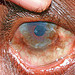
Figura. 3: Olho direito do
paciente da figura 1. Uma semana após injeção de
triamcinalona supratarsal: o olho
encontra-se calmo e confortável
com regressão de todos os sinais
de inflamação..
Foto: Anthony
Hall
Baixar esta imagem de Flickr
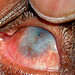
Figura. 4: Olho esquerdo do
paciente da figura 1. Cicatriz corneana que causa cegueira
devido à CCP e vascularização.
Foto: Anthony
Hall
Baixar esta imagem de Flickr
Um grande número de crianças são afetadas
Mais de um quarto das 2.250 crianças examinadas em uma clínica de
oftalmologia pediátrica de atendimento terciário na África Oriental
tinham ceratoconjuntivite primaveril. Uma quantidade ainda maior
compareceu a clínicas de atendimento primário, queixando-se de
prurido ocular.
Isto consome muito tempo e é frustrante
Tipicamente, uma criança vista com CCP recebe um frasco com estabilizador
de mastócitos e, alguns meses mais tarde, é vista novamente
sem melhoras aparentes. Alternativamente, são utilizados esteróides,
sem um estabilizador de mastócitos e sem aconselhamento sobre a
doença. Com frequência as crianças são levadas de clínica em clínica
para receber outro frasco de esteróides quando os sintomas se tornam
insuportáveis. Ambos os pacientes e clínicos ficam frustrados. Acima
de 50% dos pacientes ainda terão os sintomas depois de cinco anos.
Os pacientes podem ficar cegos pela doença (Figura 4)
Até 10% dos pacientes desenvolvem úlceras corneanas, as quais
podem levar à perda da visão devido às mudanças da córnea. O
número pode ainda ser maior em climas mais quentes. Outros
pacientes apresentarão danos visuais devido à glaucoma e catarata,
ou pannus extenso na córnea (Figura 2 e Figura 6).
Como esta situação frustrante pode ser melhorada?
-
Reconhecendo as características da doença, particularmente as complicações que podem potencialmente cegar.
-
Assegurando que estes pacientes irão ter tratamento contínuo adequado através de uma boa educação do paciente e acompanhamento regular e de longo prazo.
Reconhecer a doença: características clínicas
CCP é uma inflamação bilateral crônica da conjuntiva. É mais comum em meninos. A doença afeta crianças entre os três e os 16 anos de idade, apesar de poder aparecer antes disto e continuar até à idade adulta. (Figura 1). Na maior parte dos casos, os sintomas desaparecem na puberdade. Apesar do nome primaveril sugerir uma ocorrência sazonal na época da primavera, frequentemente a doença persiste durante o ano todo.
Sintomas
Os sintomas incluem prurido intenso, irritação, fotofobia (sensibilidade
à luz) e ardor. O prurido piora com a exposição ao vento, pó, luz forte e
clima quente. Alguns pacientes queixam-se de secreção mucosa,
filamentosa e viscosa. O envolvimento da córnea leva à queixa de
redução da visão.
Sinais
Para que os sinais possam ser reconhecidos, os
pacientes devem ser examinados usando uma
lâmpada de fenda ou lentes de aumento. O uso de
fluoresceína irá ajudar a identificar um envolvimento
corneano que possa ameaçar a visão.
A doença é caracterizada por papilas gigantes.
Na forma palpebral, papilas gigantes e de topo
achatado na conjuntiva do tarso superior levam ao
quadro clínico de “paralelepípedos”. O envolvimento
corneano foi reportado até 50% dos pacientes
com o tipo palpebral da doença. O envolvimento
corneano pode variar de ceratopatia puntata
superficial a úlceras em forma de escudo. Estas
podem curar-se deixando uma cicatriz vascularizada.
A forma limbar é mais comum em raças escuras e pessoas do sexo feminino. É caracterizada por hiperemia conjuntival papilas na borda córneoescleral (limbar) e por nódulos de Trantas. Estes últimos são agregados de células epiteliais e eosinófilos. Um pannus gelatinoso pode invadir a córnea (Figura 6). Uma neovascularização da córnea pode seguir-se (Figura 4). Mudanças conjuntivais incluem hiperpigmentação (Figura 2), fibrose subconjuntival, queratinização e simbléfaro.
A perda visual é mais pronunciada em casos de úlceras em escudo e placas corneanas. O clínico também precisa estar constantemente à procura de outras complicações mais sérias como catarata e glaucoma, especialmente com o uso prolongado de esteróides.
Fornecer um tratamento contínuo e adequado
Aconselhamento
Uma vez caracterizada a gravidade da doença, é
desenvolvido um plano de tratamento.
Nós examinamos e aconselhamos as muitas crianças vindas em grupo às clinicas oculares gratuitas da região. Aquelas sem sinais de doença ocular alérgica são aconselhadas sobre a lavagem frequente do rosto e compressas frias. A estas não devem ser dados frascos de esteróides ou colírio de cromoglicato, por mais tentador que seja. Gotas desnecessárias podem fazer a situação piorar (Figura 7).
As crianças com sinais de doença ocular alérgica e aquelas que são apresentadas ao centro de atendimento terciário que tendem a ter uma doença mais grave são examinadas mais detalhadamente e individualmente aconselhadas. O aconselhamento individual apoiado por panfletos informativos ao paciente é crítico na quebra do ciclo do tratamento inadequado e frustrações daí advindas.
O aconselhamento enfatiza a natureza crônica da doença, que o cromoglicato sódico leva tempo para surtir efeitos e que o seu uso precisa de ser continuado uma vez que a criança esteja a sentirse melhor. As crianças que estão recebendo gotas de esteróide são instruídas a inicialmente fazerem uso destas com frequência. A necessidade de fazer uso destas somente por um curto período para que não haja complicações é explicada. A maioria das crianças e pais respondem bem a este aconselhamento. Como resultado, muitos pacientes regressam para reavaliação antes do colírio acabar e dos sintomas e sinais terem piorado. O uso de um auxiliar dedicado a fazer o aconselhamento irá economizar o precioso tempo de um ocupado clínico.
Tratamento medicamentoso
O tratamento é sintomático e de acordo com a
gravidade da doença.
Aqueles com sintomas mais amenos e sem envolvimento corneano podem receber estabilizadores de mastócitos tais como cromoglicato sódico ou agentes mais recentes como a alomida e nedocromil. (Se tiver acesso a um produtor de colírio de baixo custo você pode pedir o cromoglicato sódico a 4% para casos mais graves). Antihistamínicos tópicos também são eficazes.
Os estabilizadores de mastócitos devem ser usados regularmente de três a quatro vezes ao dia, mesmo quando não existirem quaisquer sintomas, a fim da estabilização dos mastócitos e prevenção da liberação de histamina. Eles não têm qualquer valor se forem usados somente quando ocorrem sintomas, porque o efeito destes não é imediato. Se forem bem utilizados, podem limitar ou parar a utilização das gotas esteróides. Eles não possuem nenhum dos efeitos colaterais dos esteróides e podem, assim, ser usados por um período prolongado.
Aqueles que se apresentam com envolvimento corneano e uma doença mais grave devem ser atendidos a níveis secundário e terciário onde podem receber colírios esteróides (ex. prednisolona, dexametasona), a medicação tópica mais eficaz disponível para ceratoconjuntivite primaveril grave. O uso de um estabilizador de mastócitos deve ser iniciado quando se iniciam os esteróides. Os esteróides devem ser usados inicialmente com frequência e então reduzidos até a sua interrupção quando a fase aguda da doença estiver estabilizada (geralmente em algumas semanas). O uso destes requer monitoramento por causa dos possíveis efeitos na pressão intra-ocular.
Aqueles que não responderem ao tratamento convencional podem receber uma injeção supratarsal de esteróides por um oftalmologista (Figura 5). Ambos os esteróides de longa duração tal como a triamcinalona e os de curta duração (dexametasona) têm sido considerados eficazes em promover a cura dos sinais oculares. Alguns estudos sugerem que a taxa de recorrência da doença é mais baixa quando se segue o uso de esteróides de longa duração, como a triamcinolona. Teoricamente existe um risco aumentado de elevação persistente da pressão intra-ocular com o uso dos esteróides de longa duração. Em crianças, estas injeções frequentemente precisam de ser administradas sob anestesia geral. Entretanto, com o uso adequado de anestesia local e aconselhamento cuidadoso, até crianças de 12 anos podem ser submetidas à injeção com segurança sem recorrer à anestesia geral (Figuras 8-10).
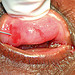
Figura 5: Técnica de injeção supratarsal. Notar que a agulha se encontra paralela à borda tarsal superior - vindo do lado temporal.
Foto: Anthony
Hall
Baixar esta imagem de Flickr
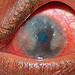
Figura. 6: Criança com CCP limbal
grave. Notar a intensa hiperemia
conjuntival. Nódulos de Trantas e
invasão da córnea por pannus
gelatinoso espesso.
Foto: Anthony
Hall
Baixar esta imagem de Flickr
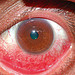
Figura. 7: Conjuntivite alérgica induzida por drogas. Este homem foi visto num centro de saúde queixando-se de
olhos ressecados e pruriginosos. Foi-lhe dado gentamicina e
colírios de prednisolona que ele usou continuamente durante
três semanas. Chegou até nós a queixar-se de que os olhos
estavam agora avermelhados e doloridos e que se sentiu pior
quando o colírio foi administrado. Notar a hiperemia conjuntival
na metade inferior do olho. A metade superior encontra-se
branca e calma.
Foto: Anthony
Hall
Baixar esta imagem de Flickr
Gotas de ciclosporina A (0,5-2%) em azeite ou óleo de castor, quatro vezes ao dia, é uma alternativa eficaz aos esteróides nos casos graves de CCP, se disponível.
A crioterapia da conjuntiva palpebral pode produzir uma inflamação adicional com poucos benefícios.
O debridamento das placas de muco iniciais pode acelerar o reparo de defeitos epiteliais persistentes. A bandagem com lentes de contacto é útil no tratamento destes defeitos.
Terapia de suporte, tal como lágrimas artificiais, compressas frias e óculos de sol frequentemente auxiliam e são normalmente ignoradas.
Figuras 8-11.
Foto: Anthony Hall
Baixar esta imagem de Flickr
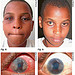
Figura 8. Garota de 13 anos com ceratoconjuntivite limbar unilateral severa. Notar o inchaço da pálpebra, aumento da pigmentação da pele ao redor da pálpebra e a conjuntiva ingurgitada. O olho encontra-se lacrimejando e ela parece incomodada. O outro olho parece estar relativamente normal se comparado com o outro.
Figura 9. Esta é a mesma menina da figura 8 um mês depois da triamcinolona subconjuntival supratarsal sob colírio anestésico local. Ela está feliz e relaxada. O inchaço da pálpebra desapareceu. Ela agora já consegue abrir o olho, que se encontra branco e calmo. O seu olho esquerdo, que parecia estar relativamente sem alterações antes, evidentemente apresenta ceratoconjuntivite vernal moderada também. As pálpebras encontram-se um pouco edemaciadas e a conjuntiva limbar encontra-se engurgitada e espessa. Ela está tão satisfeita com a resposta que o seu olho direito teve que agora está pedindo uma injeção para o seu olho esquerdo.
Figura 10. Criança com CCP limbar grave. Isto é um grande plano do olho direito da garota da figura 8. Notar a intensa hiperemia conjuntival. Nódulos de Trantas e invasão da córnea por pannus gelatinoso espesso.
Figura 11. Olho direito da criança nas figuras 8 e 9 um mês após triamcinalona subconjuntival supratarsal sob colírio anestésico local. Notar que a hiperemia conjuntival desapareceu. O pannus gelatinoso vascularizado espesso foi curado deixando uma cicatriz achatada levemente pigmentada. O tecido vascular acompanhado do pannus foi resolvido, exceto um maior vaso nasal que irriga a região. A acuidade visual melhorou de 6/18 para 6/6.
Alergia às drogas
Uma reação alérgica na conjuntiva pode ser provocada por uma droga
ou por seu conservante. Entre as drogas comuns, encontram-se a
neomicina e a gentamicina. Estas são frequentemente encontradas
nos colírios pós-operatórios. Ao exame, a conjuntiva e as pálpebras
inferiores estarão inchadas. A pele pode estar escoriada. A primeira
medida do tratamento é parar de usar o alérgeno. Esteróides tópicos
podem também ser usados para aliviar os sintomas. Com mais frequência
do que deveria, a droga que causa a lesão foi dada por causa de
um sintoma sem importância porque o paciente espera que se
administre algum colírio. Isto frequentemente causa mais dano do que
benefício (Figura 7).
Referências
1 Bonini S, Bonini S, Schiavone M, Centofanti M, et al. Vernal keratoconjunctivitis revisited: a case series of 195 patients with long-term follow-up. Ophthalmology. 2000; Jun; 107(6): 1157-63.
2 Bonini S, Coassin M, Aronni S, Lambiase A. Vernal keratoconjunctivitis. Eye 2004;18:345- 51.
3 Cameron JA. Shield ulcers and plaques of the cornea in vernal keratoconjunctivitis. Ophthalmology. 1995;102:985-93.
4 Saini JS, Gupta A, Pandey SK, Gupta V, Gupta P. Efficacy of supratarsal dexamethasone versus triamcinalone injection in recalcitrant vernal keratoconjunctivitis. Acta Ophthalmol Scand. 1999;77:515-8.
5 Pucci N, Novembre E, Cianferoni A, et al. Efficacy and safety of cyclosporine eye drops in vernal keratoconjunctivitis. Annal Allergy Asthma Immunol. 2002;89:298-303.
Agradecimentos
Os autores agradecem ao Dr. Amos Kibata pelos comentários úteis ao rascunho deste manuscrito. A Dra. Debbie Carmichael instituiu os protocolos para o tratamento eficaz da CCP no KCMC e preparou um panfleto para informação do paciente
